Симптомы бронхиальной астмы
Проявления бронхиальной астмы связаны с затруднённостью дыхания. Они могут иметь форму приступов, а могут существовать в виде фона, усиливаясь при наличии провоцирующих факторов.
Хриплое дыхание
Появление свистящих хрипов при дыхании – один из основных симптомов начинающегося приступа бронхиальной астмы.
Затрудненный выдох
В нормальных условиях время, которое мы тратим на вдох и выдох, примерно одинаковое. При астматическом приступе больной испытывает затруднение на выдохе – выдох может длиться в два раза дольше, чем вдох. По субъективным ощущениям воздух переполняет лёгкие – он только поступает, никуда не деваясь…
Одышка
Поскольку больной чувствует нехватку воздуха, организм пытается компенсировать дефицит кислорода, ускоряя дыхание. Не успевая полноценно выдохнуть, человек снова вдыхает. Вдохи получаются неглубокими, но частыми.
Кашель
Длительный, непроходящий кашель или затруднённость дыхания в ночные и утренние часы также могут свидетельствовать о бронхиальной астме.
Подготовка к тесту
Чтобы результат иммуноблотинга был максимально достоверным, нужно соблюдать несколько правил подготовки к анализу:
- Кровь сдается в период ремиссии. Если провести анализ во время обострения аллергии, определить какой именно аллерген вызвал заболевание будет сложно из-за высокого уровня общего IgE, который исказит результаты.
- Анализ не проводится у больных вирусными либо бактериальными инфекциями. Также стоит отложить пробу при обострении хронических заболеваний, отравлениях.
- За 3-5 дней до анализа нужно прекратить прием медикаментов и антигистаминных препаратов. Если состояние здоровья не позволяет прекратить лечение – дополнительно проконсультируйтесь с аллергологом.
- За несколько дней до анализа нужно исключить контакты с домашними питомцами.
- За неделю до теста необходимо исключить из рациона наиболее аллергенные продукты (мед, шоколад, орехи, цитрусовые, красные фрукты и ягоды, продукты с консервантами и красителями, газированные напитки).
- За сутки до анализа нужно избегать серьезных физических нагрузок, приема алкоголя, курения.
- Сдавать кровь нужно натощак, крайний прием пищи не менее чем за 10 часов до взятия крови.
Соблюдение этих правил позволяет провести тест на аллергию с максимальной точностью, избежать ложнопозитивных результатов.Ваш медицинский центр «ГЕМОТЕСТ»
Перейти к услугам и ценам >>
Лечение аллергии
Чтобы устранить иммунологическую реакцию, проводят элиминационную и антигистаминную терапию. Лечение можно дополнить народными средствами только после одобрения врача.
В первую очередь человек с симптомами аллергии должен исключить контакты с аллергеном (биологические жидкости хомяка). Это и есть элиминационная терапия. Больной передает обязанности по уходу за животным родным или знакомым (без аллергии).
Клетку с питомцем нужно перенести в другую комнату, запрещается брать хомяка в руки или подносить к лицу. Также необходимо как можно чаще менять наполнитель для туалета.
Аллерголог назначает пациенту препараты, которые блокируют рецепторы гистамины. Эти медикаменты снижают или убирают чувствительность организма и рецепторов к аллергену.

При тяжелых иммунологических реакциях применяют лекарства из группы глюкокортикостероидов. Иммуномодуляторы повышают сопротивляемость организма к аллергенам. Энтеросорбенты очищают организм от токсинов, ослабляют симптомы аллергии.
После одобрения врача больной может применять травяные сборы
Однако делать это нужно осторожно, так как некоторые растения сами могут спровоцировать аллергию
Антигистаминные препараты
Существует 3 поколения антигистаминных препаратов, которые применяют для лечения аллергии на хомяков:
- Димедрол, Супрастин, Тавегил, Фенистил. Эти препараты купируют ангионевротический отек и симптомы анафилаксии. Однако они угнетают работу нервной системы, поэтому их запрещено принимать беременным женщинам и детям.
- Кларитин, Аллергодил, Зиртек. Эти медикаменты отличаются избирательностью действия на Н1-рецепторы, практически не нарушают работу ЦНС, поэтому подходят для более длительного применения. Однако они могут негативно влиять на функциональность органов ЖКТ (в том числе печени) и сердечно-сосудистой системы.
- Левоцетиризин, Дезлоратадин, Фексофенадин. Это современные лекарства, которые помогают устранить симптомы аллергии (зуд, отеки). Считается, что они наиболее безопасные, практически не нарушают работу сердца, ЦНС, органов ЖКТ, не вступают во взаимодействие с другими медикаментами. Побочные реакции (бессонница, тошнота, головная боль) возникают редко.
При тяжелой аллергии, которая сопровождается серьезными нарушениями функций организма, назначают стероидные препараты, например, Преднизолон, Метилпреднизолон, Гидрокортизон.

Их применяют по медицинским показаниям в ограниченном количестве, так как они нарушают гормональный фон, имеют много противопоказаний и могут вызывать серьезные побочные реакции.
Энтеросорбенты очищают организм от токсинов, ослабляют симптомы аллергии на хомяка. Для этой цели часто применяют Полисорб, Лигнин, Смекту, Атоксил, Энтеросгель.
Чтобы укрепить иммунитет, врачи назначают иммуномодуляторы в форме капель в нос или глаза. В составе комплексной терапии применяют Тимолин, Деринат, Ликопид, Имунофан и некоторые другие.
Решение о назначении лекарственных комбинаций и схеме применения принимает лечащий врач.
Народные методы
Если аллергия на хомяков сопровождается ринитом, то необходимо применять средства для полоскания носоглотки. Для этого используют соляной раствор, настой белокопытника, календулы или ромашки.
Теплую жидкость набирают в шприц без иглы, вводят в носовой ход, а потом с усилием выдыхают, зажав при этом другую ноздрю. Это позволяет прочистить носовой ход, смыть аллергены со слизистой, чтобы ослабить симптомы аллергии.
Больной может пить чаи из трав. Они купируют спазм, симптомы воспаления, обладают седативным эффектом, ускоряют выведение мокроты.

Для устранения катаральных симптомов проводят ингаляцию с отварами трав или эфирными маслами (например, эвкалиптовым). Облегчить проявления аллергии помогут:
- оливковое масло;
- перечная мята;
- ромашка;
- корень хрена.
Но применять народные средства нужно только после консультации аллерголога, так как некоторые травы не вызывают лечебного эффекта или провоцируют негативные реакции. К тому же, эффективность нетрадиционных средств не доказана.
2.Какие бывают виды крапивницы и отека Квинке?
Есть несколько различных типов крапивницы и отека Квинке:
- Острая крапивница и острый отек Квинке. Это крапивница или отек, которые длятся меньше шести недель. Самыми распространенными причинами такой реакции организма считаются продукты питания, лекарства, латекс или инфекции. Укусы насекомых или какое-то внутреннее заболевание – еще одна из причин острой крапивницы. Если говорить о продуктах, чаще всего крапивницу вызывают орехи, шоколад, рыба, помидоры, яйца, свежие ягоды, соя, пшеница и молоко. Особенно если все они употребляются в необработанном виде. Лекарства, которые могут стать причиной крапивницы или отека Квинке – это аспирин и другие нестероидные противовоспалительные препараты (например, ибупрофен), препараты от высокого давления или обезболивающие (кодеин).
- Хроническая крапивница или отек Квинке. В этом случае крапивница или отек длятся более шести недель. Обычно причины этого типа крапивницы определить сложнее чем в случае с острой формой болезни. На самом деле, причина хронической крапивницы может быть и та же сама, но, возможно, все дело в аутоиммунном заболевании, хронических инфекциях, гормональных нарушениях или злокачественных новообразованиях.
- Физическая крапивница. Это сыпь, вызванная прямым физическим воздействием на кожу. Например, от холода, тепла, солнечных лучей, вибрации, давления, потливости или физических упражнений. В этом случае крапивница обычно появляется в том месте, где было непосредственное воздействие на кожу, и редко возникает в другом месте. В большинстве случаев физическая крапивница проходит в течение часа после прекращения воздействия. Аллергия на холод – одна из самых распространенных форм физической крапивницы.
- Дерматографизм – это крапивница, которая появляется, если сильно погладить или поцарапать кожу. Такая крапивница может начинаться и одновременно с другими формами этого заболевания.
- Наследственный ангионевротический отек. Это болезненный отек ткани. Заболевание передается по наследству.
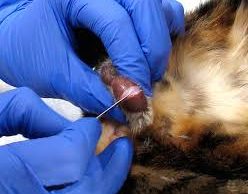
Мокрый хвост у хомяка
«Мокрый хвост» или пролиферативный илеит — инфекционное заболевание хомяков. Характеризуется тяжелым течением, высокой степенью заразности между грызунами и возможностью гибели зверька. Основные симптомы — мокрая шерсть у хомячка в задней части тела вокруг хвоста, сильная диарея с неприятным запахом, снижение или отсутствие аппетита. При подозрении на болезнь необходимо немедленно изолировать больного хомяка от остальных, клетку продезинфицировать, а от ее содержимого лучше избавиться. Эта болезнь не терпит откладывания визита к ветеринару для оказания профессиональной помощи. Обезвоживание — серьезная угроза жизни хомячка. Профилактика «мокрого хвоста» сводится к соблюдению гигиены, условий содержания и сбалансированного питания хомяков.
Диарея может быть вызвана не только возбудителем пролиферативного илеита. Погрешности в кормлении, другие инфекции или использование антибиотиков приводят к похожим симптомам: вздутию живота, диарее, снижению аппетита и вялости. Для точного диагноза необходимо обследование хомяка в ветеринарной клинике.
Аллергия на попугая
Аллергия на попугая, канареек, щеглов и других декоративных и певчих птиц имеет двойную природу.
Во-первых, как и в случае с четвероногими питомцами, у некоторых людей может развиться аллергическая реакция на белки, содержащиеся в коже, перьях и экскрементах птиц.
Во-вторых, на коже птиц и, особенно на их перьях, всегда обитают микроскопические клещи и другие эктопаразиты, которые, как и продукты их жизнедеятельности, могут стать причиной респираторной аллергии. Пух и перья в клетке попугая или другой птицы появляются постоянно, даже если чистить клетку каждый день – такова особенность физиологии этих существ.
Кроме того, у некоторых попугаев имеется скверное свойство впадать в депрессивное состояние и выщипывать себе перья. У любителей попугаев и ветеринарных врачей даже имеется специальный термин для обозначения этого мрачного явления – «самоощипывание». Подобная птичья привычка также повышает риск развития аллергии у людей.
В период линьки птицы, содержащиеся в клетках, становятся еще более опасными для окружающих, страдающих аллергией, так как в этот период увеличивается их способность распространять вокруг себя не только клещей, но и аллергенные белки кожи.
С большой осторожностью нужно относиться к присутствию в квартире попугая в тех семьях, в которых недавно появился новорожденный
Симптомы заболевания
Пищевая аллергия нередко проявляется уже через несколько минут с момента употребления продукта. Возникают сыпь, зуд, краснота, отечность кожи рук, лица и шеи. Многие жалуются на першение в горле, изжогу, вздутие живота. У детей и подростков высока вероятность анафилактического шока, острой крапивницы, экземы, астмы.
У взрослых чаще развиваются следующие проявления:
хроническая крапивница;
атопический дерматит;
ринит и конъюнктивит;
гастрит;
мигрень;
дерматит.
По статистике, кожные проявления наблюдаются значительно чаще. Высыпания обычно носят эритематозный характер. Элементы сыпи могут располагаться на любом участке кожи. Дерматологические проявления сохраняются от нескольких часов до нескольких дней, затем исчезают самостоятельно при условии отсутствия дальнейшего контакта с аллергеном.
При повторном попадании его в организм аллергия развивается вновь. Есть вероятность, что каждый эпизод будет протекать с более тяжелыми и интенсивными проявлениями.
Пищевая аллергия вызывает сбои со стороны ЖКТ уже в течение первых часов. Обычно отмечают следующие симптомы:
нарушения стула;
боли в животе, вздутие;
рвоту.
При высокой аллергической готовности эти симптомы развиваются уже в момент употребления аллергена. Бывает, что диспепсия сопровождается моментальным отеком слизистых оболочек рта, губ, языка; заложенностью носа.
Некоторые сорта рыбы, клубника, арахис вызывают наиболее сильные системные реакции — ангионевротический отек, анафилактический шок.
Люди, страдающие бронхиальной астмой, аллергией на пищу, нередко сталкиваются с приступом, развивающимся по типу перекрестной аллергии. Появляются головные боли, усталость, слабость после употребления потенциально опасных блюд.
В клиниках «Президент-Мед» вы можете
- пройти обследование и лечение по более чем 30 медицинским специализациям, реабилитацию после инсультов, операций, травм,
- сдать различные виды анализов (более 5000 видов анализов и лабораторных исследований),
- пройти функциональную диагностику (УЗИ, эндоскопия: гастроскопия), ЭКГ, установка и расшифровка СМАД и Холтер-ЭКГ и другие,
- пройти медицинскую комиссию за один день, пройти профосмотр (как для организаций, так и для частных лиц), пройти профосмотр (как для организаций, так и для частных лиц),
- получить всевозможные справки – справки в ГИБДД и для допуска к занятиям спортом, для приобретения оружия, в санаторий,
- при наличии показаний – оформить лист временной нетрудоспособности,
- оформить и получить другие виды медицинской документации,
- сделать любые инъекции,
- воспользоваться услугами хирургии одного дня или дневного стационара.
Лопинавир и ритонавир
Комбинация противовирусных средств под названием калетра используется для лечения ВИЧ. По данным ВОЗ, применение средства в сочетании с другими лекарствами эффективно при борьбе с коронавирусом. В конце января Минздрав включил лопинавир с ритовинаром в список препаратов, рекомендуемых при COVID-19 в качестве противовирусной терапии. В результате спрос и продажа калетры выросли в десятки раз. Эксперты предупреждают, что бесконтрольный прием средства без назначения врача может причинить вред здоровью, в том числе вызвать диарею и поражения печени.
Китайские ученые обнаружили, что лопинавир и ритонавир не эффективны при лечении легкой или средней стадии COVID-19. Прием препаратов не улучшает клиническую картину, более того, может вызывать побочные эффекты. В эксперименте участвовали 86 пациентов, из них 34 человека принимали комбинацию лопинавира и ритонавира, а 17 больных не получали никаких препаратов. Спустя две недели обе группы показали аналогичные результаты, но те, кто принимал лекарства, испытывали побочные эффекты.
Чем опасна?
Проявления аллергии могут быть разнообразны, и среди них есть два крайне опасных:
Отек Квинке
Наблюдается редко, но родителям важно знать проявления этого опасного состояния. В большинстве случаев отек развивается стремительно. Отекают губы, веки, язык, дыхание затруднено
В отдельных случаях наблюдаются более серьезные симптомы: неврологические нарушения, сильная боль в животе, асфиксия. Если у ребенка возникли указанные симптомы, важно вызвать скорую помощь, дать ему антигистаминное средство, например Супрастин (лучше внутривенно), устранить все, что может препятствовать дыханию (расстегнуть верхние пуговицы, снять украшения с шеи), убрать подальше все предполагаемые аллергены.
Анафилактический шок. Смертельно опасное состояние. Если у ребенка разовьется анафилаксия, ему необходима срочная медицинская помощь. Признаки: падение кровяного давления, судороги, различные нарушения сознания, повышение температуры тела, слабый пульс, кожные отеки, острые боли в сердце
Отекают губы, веки, язык, дыхание затруднено. В отдельных случаях наблюдаются более серьезные симптомы: неврологические нарушения, сильная боль в животе, асфиксия
Если у ребенка возникли указанные симптомы, важно вызвать скорую помощь, дать ему антигистаминное средство, например Супрастин (лучше внутривенно), устранить все, что может препятствовать дыханию (расстегнуть верхние пуговицы, снять украшения с шеи), убрать подальше все предполагаемые аллергены.
Анафилактический шок. Смертельно опасное состояние
Если у ребенка разовьется анафилаксия, ему необходима срочная медицинская помощь. Признаки: падение кровяного давления, судороги, различные нарушения сознания, повышение температуры тела, слабый пульс, кожные отеки, острые боли в сердце.
Первая помощь: вызвать скорую, устранить предполагаемые аллергены, уложить ребенка горизонтально, повернуть его голову набок, устранить все, что может препятствовать дыханию.
Предрасполагающие факторы
Аллергический бронхит, симптомы которого у взрослых и детей практически идентичны, как правило, протекает по определенной схеме. Проникновения в организм чужеродного белка-аллергена провоцирует неадекватный иммунный ответ, который проявляется обильным слезотечением, чиханием, кашлем. Если раздражитель не будет своевременно исключен, а симптоматика прогрессировать, включается резервная защита, сопровождающаяся гиперспазмом бронхиального дерева и отека реснитчатой слизистой, которая выстилает внутренние органы дыхания.
В результате постоянного раздражения легочная ткань начинает продуцировать густую слизь, которая постепенно скапливается в альвеолах и становится источником бактериальной инфекции. Застой и инфицирование слизи в бронхах является основной причиной развития аллергического бронхита.
Если у человека сильный иммунитет и крепкое здоровье, инфицирование тканей бронхов происходит редко. Защитная система быстро уничтожает инфекцию, не давая ей активно размножаться и распространяться на здоровые структуры. Но если иммунитет ослаблен, и человек склонен к аллергии, то под воздействием предрасполагающих факторов риск развития аллергического бронхита существенно возрастает.
Причины, провоцирующие развитие бронхита аллергической природы:
- злоупотребление вредными привычками;
- врожденный или приобретенный иммунодефицит;
- несбалансированное питание;
- пассивное курение;
- проживание в неблагоприятной экологической обстановке;
- неконтролируемое употребление лекарственных средств;
- отсутствие грамотной терапии заболеваний аллергической природы;
- малоактивный образ жизни;
- использование постельных принадлежностей с натуральными наполнителями: пух, перо;
- работа с производственными вредностями, предполагающая постоянный контакт с химическими или органическими веществами.
Долгое время иммунитет может подавлять чужеродный раздражитель, регулярно проникающий в организм, поэтому человек и не заподозрит у себя склонность к аллергии. Но в определенный момент все предрасполагающие факторы сходятся в одной точке, в результате чего начинает резко прогрессировать серьезное заболевание, с последствиями которого иногда приходится бороться всю жизнь.
Как диагностировать аллергию
Современная медицина предлагает большой спектр анализов, позволяющих определить аллергию, выяснить какое вещество привело к ее развитию. Чаще всего применяют кожные пробы, анализ крови на иммуноглобулин, иммуноблотинг.
Кожные пробы
Суть методики заключается в нанесении на кожу потенциального антигена, изучении реакции организма на эти субстанции. Методика достаточно широко распространена, но точность ее оставляет желать лучшего.
| Разновидность пробы | Описание методики |
| Скарификационный тест | На кожу наносят несколько аллергенов, в месте нанесения делается царапина специальным инструментом – скарификатором. |
| Прик-тест | В месте нанесения аллергена кожа прокалывается специальной иглой. |
| Аппликационный тест | На кожу крепится специальный пластырь с аллергенами. |
Помимо не самой высокой точности кожные пробы имеют и ряд других недостатков: за один раз можно проверить не более двух десятков веществ, существенный риск развития тяжелых реакций (отек Квинке, анафилактический шок).
Анализ крови на иммуноглобулины
Основной маркер развития аллергической реакции – повышение уровня общего IgE в крови. Но точность этого метода невысока, так как общий IgE повышается и при других патологических состояниях.
Для точной диагностики необходим анализ на специфический IgE, который представляет собой антитела, выработанные организмом на определенный антиген. Для их обнаружения сыворотку крови пациента смешивают с определенным антигеном, это позволяет точно определить аллергию на конкретное вещество.
Методика достаточно точна, но не применяется у детей до полугода. В этот период иммунная система только формируется, поэтому даже при развитии аллергических заболеваний IgE редко выходит за пределы нормы.
Нормальные показатели IgE
| Возраст | Количество IgE в Ед/мл |
| До 1 года | до 15 |
| 1-6 лет | до 60 |
| 6-10 лет | до 90 |
| 10-16 лет | до 200 |
| Взрослые | до 100 |
Иммуноблотинг
Это самый современный и наиболее точный анализ определяющий аллергию. Суть иммуноблотинга заключается в обнаружении в плазме крови антител к специфическим антигенам (аллергенам). Методика является разновидностью иммуноферментного анализа (ИФА), реакция проходит на нитроцеллюлозных мембранах. На готовые панели заранее наносятся специфические белки в виде полос. Если при добавлении сыворотки появляется темная линия в соответствующем локусе – анализ считается положительным.
К достоинствам иммуноблотинга относятся:
- Высокая достоверность.
- Отсутствие противопоказаний.
- Широкий спектр тестируемых аллергенов.
- Высокая скорость получения данных.
Для проведения анализа используются стандартные аллергические панели, в которых группируются антигены определенных разновидностей. Обычно используется 4 панели:
- Пищевые антигены. Позволяет определить аллергию на содержащиеся в пище вещества: арахис, грецкие и лесные орехи, молоко, яйца, картофель и ряд других продуктов.
- Ингаляционные аллергены. Содержит антигены, которые могут попасть в организм при вдыхании. К ним относят: пылевых клещей, пыльцу различных растений, эпителий домашних животных, споры плесневых грибков.
- Смешанная панель. В нее входят 23 наиболее распространенных антигена из пищевой и ингаляционной панели.
- Педиатрическая панель. Содержит вещества, которые чаще вызывают аллергические реакции у детей. В них входят: молоко, яйца, шерсть и эпидермис домашних животных, орехи, пылевые клещи. Всего 21 аллерген.
Существуют и другие разновидности панелей, например – расширенная. Их используют в случае сложностей с постановкой диагноза либо для дополнительных тестов на редкие разновидности аллергенов.
Первая помощь
Отек Квинке развивается очень непредсказуемо и несет угрозу для жизни больного. Поэтому первое, что нужно сделать – вызвать бригаду скорой помощи, даже если состояние на данный момент удовлетворительное и стабильное. И ни в коем случае нельзя поддаваться панике. Все действия должны быть быстрыми и четкими.
До приезда бригады неотложной скорой помощи необходимо:
- Усадить больного в удобном положении, успокоить
- Дать антигистаминный препарат (фенкарол, диазолин, димедрол). Более действенны инъекционные формы антигистаминных препаратов, так как не исключено, что развивается отек желудочно-кишечного тракта и нарушено всасывание веществ. В любом случае необходимо принять 1 – 2 таблетки препарата, если нет возможности сделать укол. Лекарство ослабит реакцию и облегчит состояние до приезда неотложки.
- Ограничить контакт с аллергеном. При укусе насекомого (осы, пчелы) необходимо вынуть жало. Если самостоятельно этого сделать не удается, нужно дождаться приезда специалистов.
- В качестве сорбентов можно использовать энтеросгель либо обычный активированный уголь.
- Обязательно обильное щелочное питье (на 1000 мл воды 1 г соды, либо нарзан, либо боржоми). Обильное питье способствует выведению аллергена из организма.
- Обеспечить хороший доступ свежего воздуха, убрать предметы, затрудняющие дыхание.
- Дабы уменьшить отек и зуд, на отечную область можно наложить холодный компресс, грелку с холодной водой, лед.
При тяжелой степени отека лучше не предпринимать никаких мер самостоятельно, чтобы не спровоцировать ухудшение состояния пациента, и дождаться скорую помощь. Главное – не навредить.
Клиническое проявление и дифференциальный диагноз
В научной литературе ангионевротический отек может быть обозначен как отек Квинке, ангионевротический отек, гигантская крапивница. При ангионевротическом отеке изменения происходят в глубоких слоях кожи и под кожей. Клинически это проявляется в виде асимметричного отека и припухлости определенного участка тела.
Одним из распространенных сопутствующих и раздражающих пациентов симптомов является боль. Кожа в месте инъекции может оставаться неизменной или может возникнуть покраснение размытых линий. Отек сохраняется до 72 часов или даже дольше.
Ангионевротический отек может возникнуть на любом участке тела – губах, языке, лице, конечностях и т.д. При каждом приступе ангионевротического отека опухоль и припухлость могут быть на разных участках.
- Ангионевротический отек лица вызывает дискомфорт и нарушает повседневную деятельность.
- Ангионевротический отек гортани – острое и опасное для жизни состояние. При отсутствии лечения ангионевротический отек гортани приводит к смерти примерно в 25-40% случаев. У любого пациента с дефицитом C1-INH приступ ангионевротического отека гортани может возникнуть хотя бы один раз в жизни.
- Отек Квинке также может возникать во внутренних органах, таких как стенка кишечника. Это вызывает боли в животе, тошноту, рвоту, диарею, общую слабость – все эти симптомы относят к острому абдоминальному синдрому, наиболее частой причиной которого является аппендицит.
Отек Квинке
Своевременное распознавание ангионевротического отека из-за дефицита C1-INH может обеспечить соответствующее лечение и избежать ненужного хирургического вмешательства
Это важно, так как клинические исследования показали, что пациенты с дефицитом C1-INH часто подвергались ненужным хирургическим вмешательствам. При соответствующем лечении можно предотвратить или снизить частоту спонтанного ангионевротического отека
Ангионевротический отек диагностируется на основании истории болезни пациента и объективного обследования. Патологию следует дифференцировать от:
- Анасарка – это широко распространенный отек мягких тканей, которое является симметричным и является клиническим признаком других заболеваний, таких как недостаточность почек, микседема;
- Псевдоангионевротического отека, например, при синдроме компрессии верхней полой вены;
- Синдрома Мелкерссона-Розенталя – нейропатии, которая клинически может проявляться отеком лица или губ).
Ангионевротический отек из-за дефицита C1-INH встречается гораздо реже и устойчив к лечению антигистаминными препаратами, системными глюкокортикоидами и адреналином.
Если подозревается ангионевротический отек из-за дефицита C1-INH, рекомендуется тест на компонент комплемента 4 (C4). C4 снижается даже при ремиссии и всего на 5% у всех пациентов остается неизменным или повышенным.
Диагноз подтверждается исследованием активности (функции) и количества C1-INH. Также проводится тестирование на антитела к C1-INH. При наследственном ангионевротическом отеке титр антител C1-INH в норме, а при приобретенном ангионевротическом отеке снижается у 70% пациентов.
Лечение аллергического бронхита
Аллергический бронхит симптомы и лечение у взрослых проводится после комплексного диагностического обследования. Постановка диагноза осуществляется на основе первичного осмотра пациента, детального изучения анамнеза, проведения лабораторного и инструментального диагностического обследования.
Чтобы выявить воспалительный процесс в бронхах, врач дает направление на такие процедуры:
- общий анализ крови;
- бактериологический посев мокроты;
- рентгенография грудной клетки;
- спирометрия.
Также важно выявить аллерген, потому что без его устранения медикаментозное лечение не принесет должных результатов и при последующем контакте с раздражителем болезнь рецидивирует
Для идентификации возбудителя назначаются такие процедуры:
- аллергические пробы;
- анализ крови на иммуноглобулины;
- иммуноблоттинг.
Человек, склонный к аллергическим реакциям, должен исключить из жизни все факторы, провоцирующие острый иммунный ответ:
- пыль;
- животных;
- одежду из натуральной шерсти;
- постельные принадлежности с такими наполнителями как пух, перо;
- некоторые продукты, например, мед, цитрусовые, шоколад и пр.;
- агрессивные средства гигиены и стирки;
- некоторые лекарственные средства.
Если аллерген больше не присутствует в жизни человека, риск рецидива аллергического бронхита будет сведен к минимуму
Для предупреждения обострений немаловажно соблюдать правила здорового образа:
- отказаться от вредных привычек, таких как алкоголь, сигареты;
- наладить питание;
- малоподвижному образу жизни отдавать предпочтение активному времяпрепровождению;
- раз в году проходить санаторно-курортное лечение;
- исключить стрессовый фактор.
Лечение
 Устранение иммунологических реакций на слюну и перхоть хомяка предполагает такие меры, как элиминационная и антигистаминная терапия. В качестве дополнительных способов борьбы с аллергией могут быть рассмотрены альтернативные методы лечения.
Устранение иммунологических реакций на слюну и перхоть хомяка предполагает такие меры, как элиминационная и антигистаминная терапия. В качестве дополнительных способов борьбы с аллергией могут быть рассмотрены альтернативные методы лечения.
Элиминационная терапия
Этот метод терапии подразумевает отказ от контакта с аллергеном. Устранение возбудителя заболевания повышает качество жизни больного. Чтобы максимально оградить себя от воздействия белка, вырабатываемого организмом грызуна, необходимо:
- Перепоручить обязанности по уходу за животным члену семьи, не страдающему аллергией (предпочтительно, чтобы это был взрослый человек).
- Избегать контакта с хомяком: не брать его на руки, тем более не подносить к лицу.
- Регулярно менять наполнитель в клетке домашнего питомца.
Антигистаминная терапия
Лекарства рассматриваемого типа блокируют рецепторы гистамина. Всего различают три поколения таких препаратов. К первому относятся Димедрол, Клемастин, Хифенадин и т. д. Основным недостатком данного типа лекарственных средств является угнетение работы ЦНС. Чаще всего их применяют для купирования отёка Квинке и анафилаксии. Рассматриваемый вид антигистаминных препаратов противопоказан детям и беременным.
Ко второму поколению относятся Астемизол, Лоратадин, Терфенадин и т. д.
 Данные медикаменты не вызывают нарушений работы ЦНС и часто назначаются для продолжительного применения. Кратность приёма – 1 таблетка в сутки. Однако и эти средства не лишены негативных побочных действий: возможно токсическое влияние на печень и нарушение работы ЖКТ.
Данные медикаменты не вызывают нарушений работы ЦНС и часто назначаются для продолжительного применения. Кратность приёма – 1 таблетка в сутки. Однако и эти средства не лишены негативных побочных действий: возможно токсическое влияние на печень и нарушение работы ЖКТ.
Препараты третьего поколения являются самыми современными. К ним относятся Ксизал, Телфаст, Эриус и проч. Хотя эти медикаменты считаются наиболее безопасными, им также присущи некоторые побочные эффекты, например, бессонница, тошнота, головная боль и т. д.
Альтернативные методы
Важно в полной мере осознавать специфику народных способов лечения. Во-первых, некоторые виды трав не просто оказываются бесполезными, но могут и усугубить ситуацию − спровоцировать поливалентную аллергию. Во-вторых, эффективность нетрадиционных методов не доказана научно
Во-вторых, эффективность нетрадиционных методов не доказана научно.
Однако с позволения лечащего врача применение отдельных способов народного лечения допустимо. Например, для устранения симптомов со стороны дыхательной системы либо для облегчения кожных проявлений аллергии иногда употребляют оливковое масло, мяту перечную, ромашку, корень хрена и т. д.