Введение
Перитонеальный канцероматоз (опухоль брюшины) – одно из самых грозных вариантов прогрессирования целого ряда онкологических заболеваний. Канцероматоз является формой метастазирования, при которой опухолевые клетки распространяются по внутренней выстилке анатомической полости (брюшной или плевральной) и формируют на ней мелкие узелки, так называемые диссеминаты. Ее возникновение в большинстве случаев подразумевает IV стадию заболевания, и сопряжено с неблагоприятным прогнозом для пациента. Лечение пациентов с перитонеальным канцероматозом является одной из самых сложных задач в онкологии. Наиболее часто он развивается при злокачественных новообразованиях желудочно-кишечного тракта, дыхательной системы и женских репродуктивных органов. При каких опухолях может развиваться перитонеальный канцероматоз? При раке желудка, раке легкого, раке толстой и тонкой кишки, раке яичников, муцинозных опухолях червеобразного отростка. мезотелиоме брюшины или плевры, раке поджелудочной железы, саркоме брюшной полости (саркоматоз).
Лечение асцита в онкологии
Лечение асцита у онкологических больных — сложная задача. От правильного подхода к ее решению зависит качество и продолжительность жизни пациента, эффективность противоопухолевой терапии. В идеале нужна клиника, которая специализируется на лечении асцита у онкобольных.
Консервативное лечение
Такая терапия помогает выводить до 1 литра жидкости в сутки. Она существенно улучшает состояние примерно у 65% пациентов. Но применять ее можно только при умеренном асците. Многие пациенты на поздних стадиях рака плохо переносят ограничение жидкости и соли. Поэтому консервативная терапия не рассматривается как основной метод лечения асцита при онкологии.
Лапароцентез
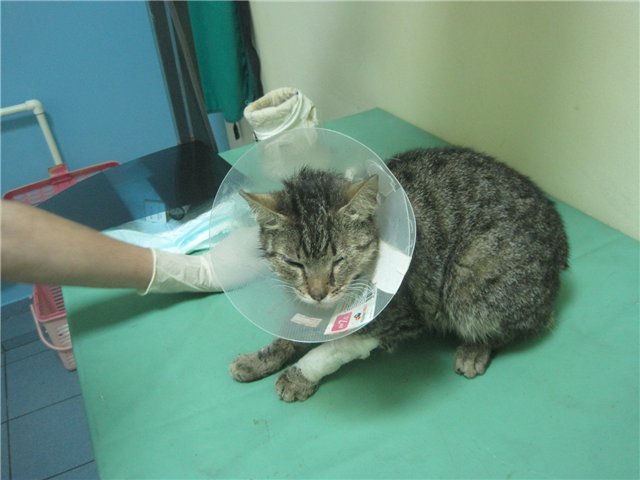
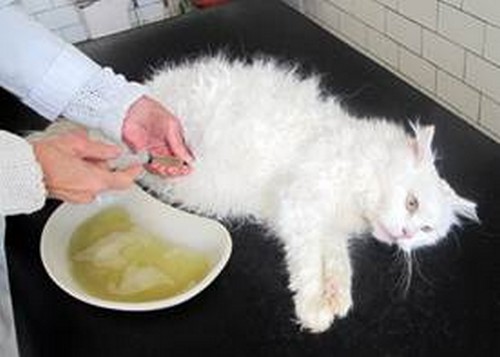
Лапароцентез — процедура, во время которой в брюшную полость под контролем УЗИ вводят троакар — специальный инструмент в виде трубки с острыми краями (напоминает иглу, только толще) и выводят жидкость. Лапароцентез проводят под местной анестезией в стерильных условиях, во время процедуры пациент сидит или лежит. Троакар вводят по средней лини живота или по линии, которая соединяет пупок с подвздошной костью. Во время процедуры из брюшной полости можно безопасно вывести до 5–6 литров жидкости.
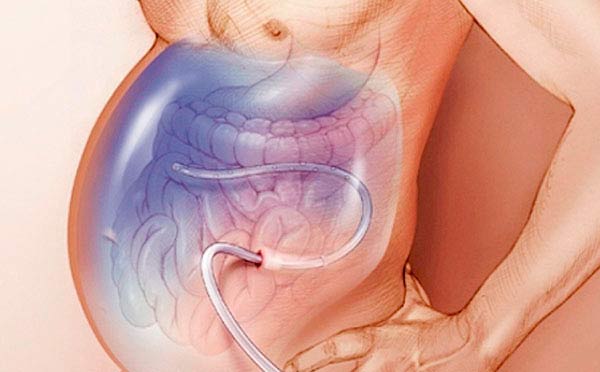
После лапароцентеза врач может установить в брюшную полость перитонеальный катетер — трубку, соединенную с резервуаром для оттока асцитической жидкости. При выраженном асците катетер может быть оставлен на несколько дней.
Возможные осложнения во время и после лапароцентеза:
- Падение артериального давления при выведении большого количества жидкости. Для того чтобы этого не произошло, асцитическую жидкость выводят медленно, постоянно контролируют пульс и артериальное давление пациента;
- Белковая недостаточность из-за потери большого количества альбуминов вместе с асцитической жидкостью. Для борьбы с белковым дефицитом внутривенно вводят альбумин;
- Боль. При необходимости после лапароцентеза назначают обезболивающие препараты.
- Жидкость, которая остается после процедуры в некоторых отделах брюшной полости. Для того чтобы вывести всю жидкость, врач может установить более одного перитонеального катетера в разных местах.
- Перитонит в результате проникновения микроорганизмов в брюшную полость. Редкое осложнение. Для его профилактики и лечения назначают антибактериальные препараты, может потребоваться хирургическое вмешательство.
- Нарушение оттока жидкости по перитонеальному катетеру. Чаще всего возникает из-за того, что конец катетера «присосался» к стенке брюшной полости или внутренним органам. Зачастую, чтобы справиться с этой проблемой, достаточно изменить положение тела. Если это не помогает, может потребоваться замена катетера.
- Выделение жидкости после удаления катетера. Для ее сбора на 1–2 дня на место пункции накладывают специальный резервуар.
- Сращение сальника (части брюшины) или участка кишки с брюшной стенкой возникает при повторных пункциях. Если это приводит к значительному нарушению работы кишки, может потребоваться хирургическое рассечение спаек.

Внутрибрюшинная химиотерапия
Некоторым пациентам назначают внутрибрюшинную химиотерапию — химиопрепарат вводят в высоких дозах в брюшную полость, иногда предварительно нагрев его до 41 градуса (такую химиотерапию называют гипертермической). Это помогает уменьшить асцит. Проводят системную химиотерапию.
Один из новых препаратов для лечения асцита у онкологических больных — моноклональное антитело Катумаксомаб. Его также вводят внутрибрюшинно. Катумаксомаб взаимодействует с рецепторами опухолевых и иммунных клеток и индуцирует иммунную реакцию. Но препарат действует лишь на раковые клетки, обладающие определенными молекулярно-генетическими характеристиками.
Хирургическое лечение
Некоторым пациентам показана оментогепатофренопексия. Во время этой операции сальник подшивают к печени или диафрагме. Благодаря возникновению такого контакта улучшается всасывание асцитической жидкости.
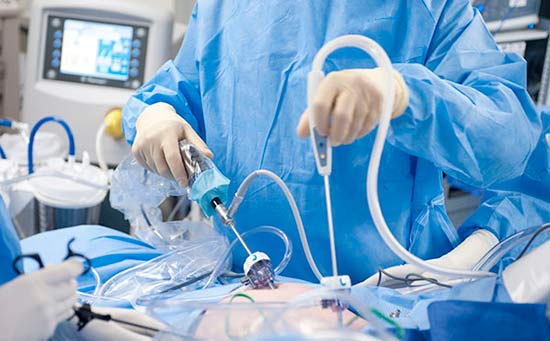
В качестве паллиативного хирургического вмешательства прибегают к перитонеовенозному шунтированию. В брюшную полость устанавливают катетер, который соединяет ее с венозной системой. Катетер оснащен клапаном — он открывается, когда давление в брюшной полости превышает центральное венозное давление. При этом происходит сброс жидкости в вены.
Деперитонизация стенок брюшной полости — вмешательство, во время которого хирург удаляет участки брюшины, тем самым создавая дополнительные пути для оттока асцитической жидкости.
Применяются и другие виды хирургического лечения.
Хирургическое лечение асцита
Асцит при онкологическом заболевании необходимо лечить хирургическим путём, когда это:
- Рефрактерный, то есть не поддающийся консервативному лечению асцит.
- Большой асцит, то есть если необходимо вывести до 6–10 л жидкости за один раз (эта тяжёлая процедура проводится по строгим медицинским показаниям).
- Гигантский асцит. В этом случае нужна комбинированная операция, которая включает выведение большого объёма жидкости (до 5–7 л) в первые сутки и выведение остального объёма со скоростью не больше, чем 1 л в сутки в течение 7–10 дней.
Без соблюдения правил асептики и антисептики проводить лапароцентез опасно. Поэтому выпуск жидкости проводится только в специализированном лечебном учреждении с лицензией на выполнение хирургических вмешательств и имеющим стационар. Если пациент находится в тяжелом состоянии, ему сложно передвигаться, для него вызывают бригаду скорой медицинской помощи.
Сначала выполняется местная анестезия, затем под контролем ультразвука делается прокол троакаром (инструментом в виде тонкой трубки с острым концом) по средней линии живота или по линии, соединяющей пупок с гребнем подвздошной кости. Обычно за один раз выводится не более 5–6 л жидкости. Чтобы артериальное давление резко не упало и не случился коллапс сосудов, жидкость выпускается медленно.
В соответствии с классической методикой пациенту необходимо лежать в течение нескольких часов на свободном от пункции боку. Если в это время незначительное количество жидкости продолжает выделяться, то накладывают резервуар, который убирают через сутки или двое.
Если требуется удалить большое количество жидкости, то происходит потеря белка и солей, что становится причиной белковой недостаточности. Для предотвращения такого осложнения больному вводят альбумин. При повторной пункции может возникнуть ещё одно осложнение — сращение сальника (части брюшины) или кишки с передней стенкой живота. Из-за этого работа кишечника значительно ухудшается, а при последующих пункциях могут развиться тяжёлые осложнения.
При современном подходе к проведению лапароцентеза отвод жидкости происходит преимущественно через постоянный перитонеальный катетер. Одновременно дефицит объёма циркулирующей крови замещается плазмаэкспандерами (от англ. plasma expander — увеличивающий объём плазмы). Обычно для этого используются 10–20-процентные растворы альбумина.В некоторых случаях вместо альбумина можно использовать аминостерил, полиглюкин, реополиглюкин (декстран-40), гемацелл и новые препараты на основе крахмала (рефортан, стабизол, ХАЕС-стерил). Такая альтернатива помогает лишь возместить дефицит жидкости в крови, но на дефицит белка эти препараты не влияют.
Некоторым больным асцитом проводят оментогепатофренопексию. Это лапароскопическая операция, при которой сальник подшивается к участкам поверхности печени и диафрагмы. Благодаря тому, что между сальником и печенью возникает контакт, появляются условия для всасывания асцитической жидкости находящимися рядом тканями. Если у пациента есть канцероматоз брюшины, операция выполняется ограниченно. Обычно у таких больных оментогепатофренопексия становится частью паллиативного лечения.
Диагностика перитонеального канцероматоза
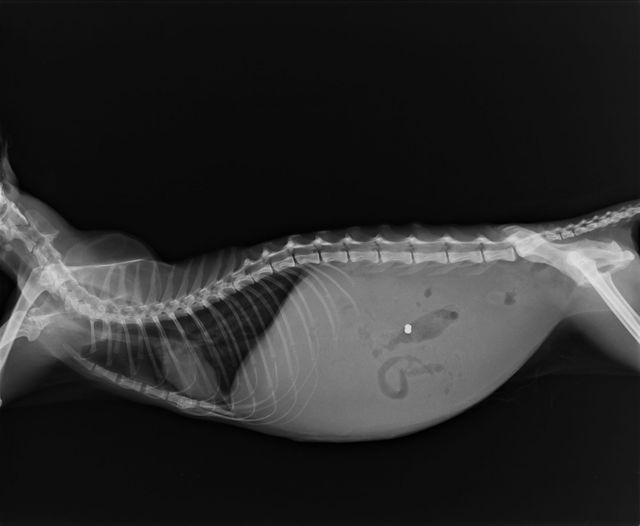
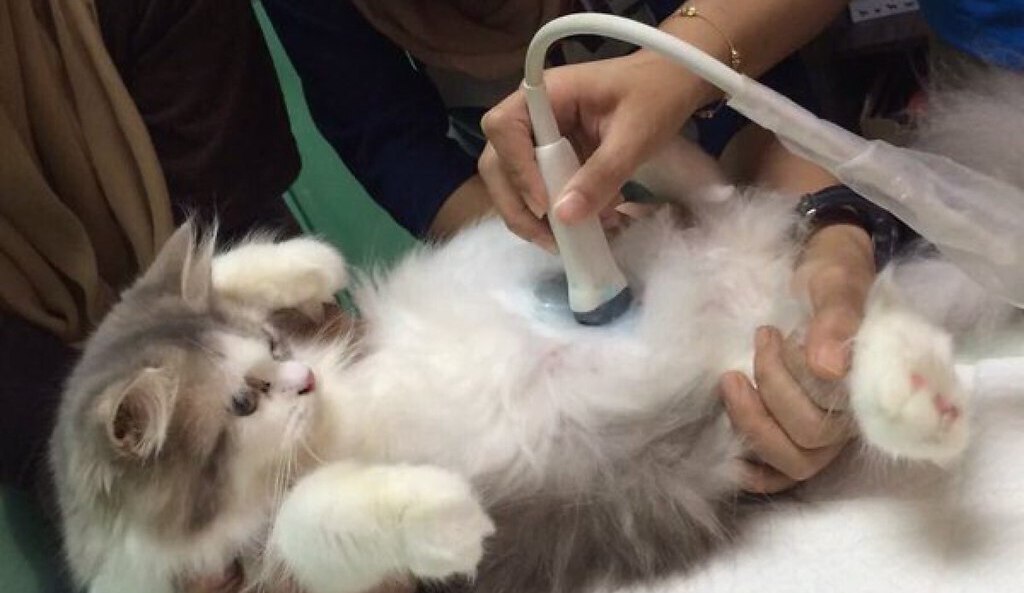
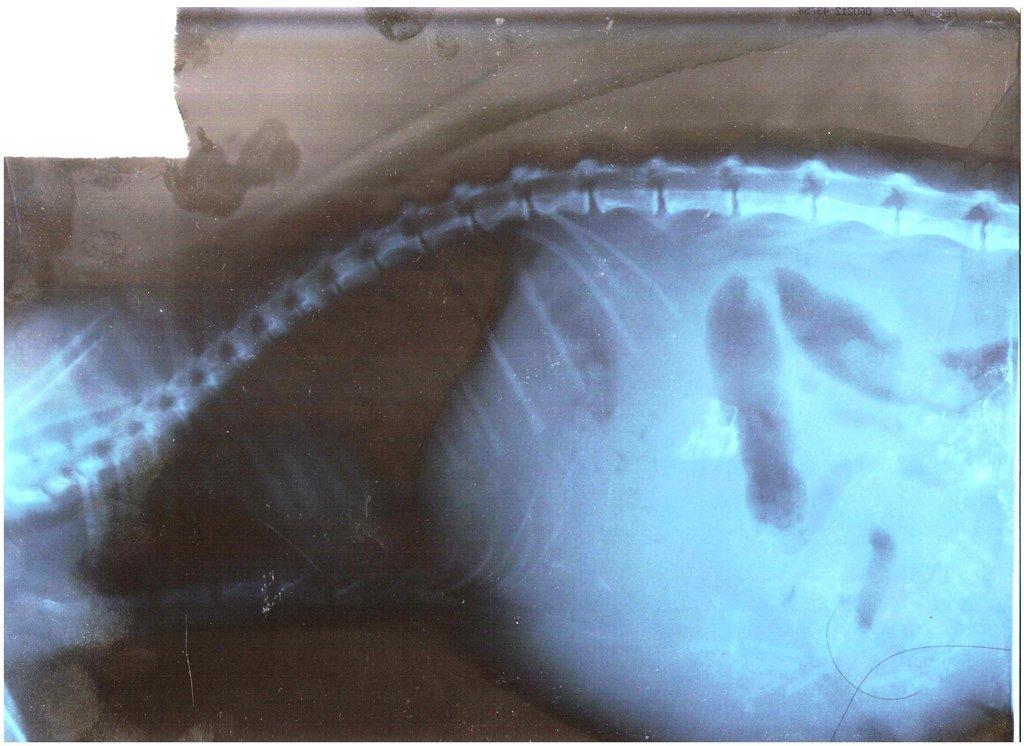
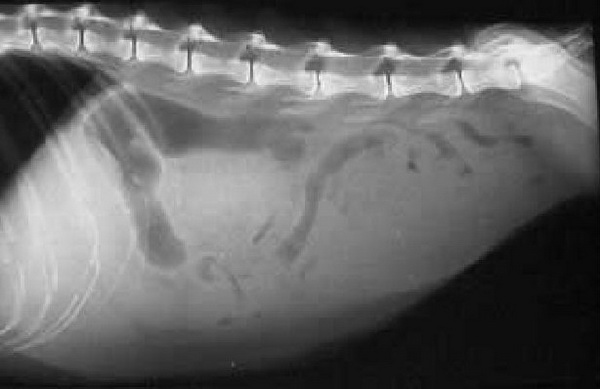
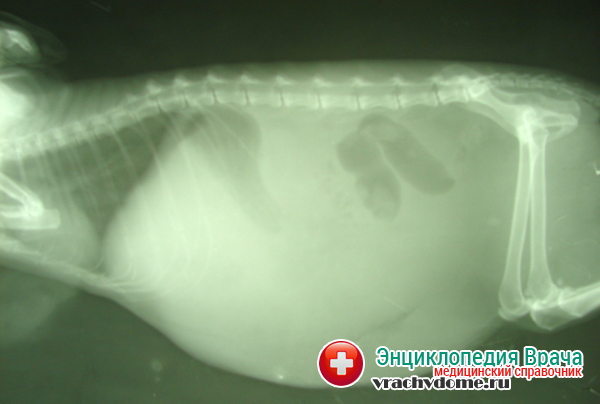
Перитонельный канцероматоз имеет неспецифическую клиническую картину, однако консультация гастроэнтеролога или онколога позволяет предположить данное заболевание на основании симптомов и физикальных данных. Лабораторные анализы не выявляют специфических изменений: определяется лейкоцитоз, ускорение СОЭ. Диагностическая программа обязательно должна включать УЗИ органов брюшной полости и малого таза, позволяющее обнаружить распространенное поражение, а также МСКТ брюшной полости с контрастированием. Обязательно проводится цитологическое исследование асцитической жидкости, полученной при лапароцентезе, которое дает возможность впервые установить или подтвердить диагноз, а также определить гистогенез клеток опухоли.
Информативным методом диагностики перитонеального канцероматоза является лапароскопия с осмотром перитонеума, дугласова пространства, диафрагмы, сопровождающаяся биопсией. Высокой специфичностью обладает обратнотранскриптазная полимеразная цепная реакция (ОТ-ПЦР), которая позволяет определить источник диссеминации даже при малом количестве опухолевых клеток.
Сложности диагностики возникают при наличии перитонеального канцероматоза без выявленного первичного очага. Данная форма заболевания, встречающаяся в 3-5 % случаев, проявляется клинически только при уже сформировавшемся поражении брюшины. При этом первичный очаг может иметь настолько малые размеры, что его прижизненное обнаружение невозможно.
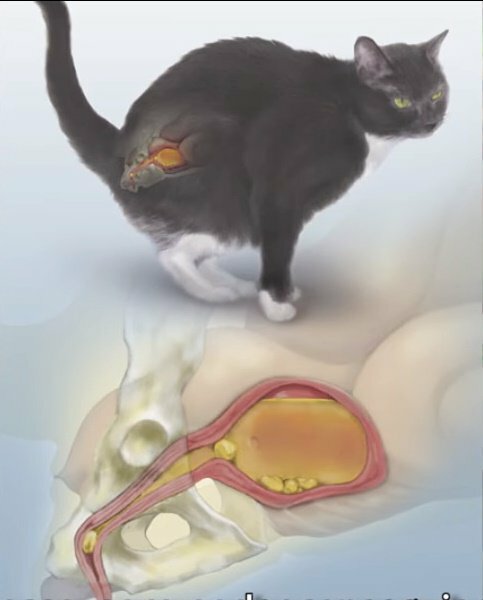
Откуда в брюшной полости жидкость?

Брюшная полость — это пространство, в котором находятся органы живота. Сверху оно отграничено от грудной клетки дыхательной мышцей — диафрагмой, снизу — мышцами, которые формируют диафрагму таза. Переднюю стенку брюшной полости образуют мышцы брюшного пресса, заднюю — поясничный отдел позвоночника и поясничные мышцы.
Изнутри брюшная полость выстлана тонкой пленкой из соединительной ткани — париетальным листком брюшины. Последняя переходит на внутренние органы и покрывает их снаружи — это уже висцеральный листок брюшины. Таким образом, брюшная полость — это пространство между париетальным и висцеральным листками брюшины. На деле она представляет собой узкую щель.
В брюшной полости постоянно вырабатывается и всасывается серозная жидкость. Ее главная функция состоит в том, что она играет роль смазки, облегчающей скольжение внутренних органов относительно друг друга. В норме за сутки у взрослого человека в брюшной полости образуется и всасывается около 1,5 литра серозной жидкости. Постоянно она присутствует лишь в небольшом количестве.
Выработка и всасывание серозной жидкости — два процесса, которые в норме постоянно находятся в динамическом равновесии. Если последнее нарушается, то в животе скапливается жидкость, это приводит к некоторым симптомам.
HIPEC при канцероматозе брюшины
Канцероматоз брюшины — состояние, при котором раковые клетки распространяются по поверхности брюшины, оболочки, выстилающей стенки брюшной полости и покрывающей внутренние органы. При раке яичников это состояние встречается довольно часто, и оно сильно ухудшает прогноз. Методы лечения, которые ранее применялись при канцероматозе брюшины, были не очень эффективны и средняя выживаемость таких пациенток составляла всего несколько месяцев. В настоящее время существует методика гипертермической интраперитонеальной химиотерапии (HIPEC). Суть лечения состоит в том, что проводят операцию, во время которой удаляют все видимые опухолевые очаги, после чего брюшную полость на некоторое время заполняют раствором химиопрепарата, подогретым примерно до 42 градусов. Это помогает эффективно уничтожить оставшиеся мелкие очаги:
- повышенная температура сама по себе способствует гибели опухолевых клеток;
- благодаря нагреванию, химиопрепарат лучше проникает в опухолевые очаги;
- химиопрепараты применяются местно: они не поступают в общий кровоток, поэтому не возникает серьезных побочных эффектов.
Циторедуктивная хирургия в сочетании с HIPEC — инновационная, сложная методика, которая применяется далеко не во всех онкологических клиниках. В клинике Медицина 24/7 есть необходимое оборудование, и у нас работают врачи, которые умеют проводить эту процедуру.
HIPEC при раке яичников можно применять в следующих случаях:
- Если распространение опухолевых клеток ограничено только брюшной полостью. При наличии отдаленных метастазов лечение будет неэффективно. HIPEC применяют при III стадии злокачественных опухолей яичников.
- Если хирург уверен, что сможет удалить все опухолевые очаги в брюшной полости.
- Если состояние пациентки позволяет перенести такое обширное хирургическое вмешательство.
Причины
Гипоальбуминемия – это снижение уровня альбумина в сыворотке крови. Альбумин животные получают с питанием, также он производится в печени. Почки препятствуют выделению альбумина с мочой, тем самым поддерживая его концентрацию в плазме крови. Для должного всасывания альбуминов необходимо нормальное функционирование ЖКТ. Альбумин отвечает за коллоидное осмотическое давление крови, это важный фактор в регуляции обмена воды между плазмой крови и кишечником. Снижение уровня альбумина (обычно ниже 1,5 г/дл) приводит к возникновению градиента давления, который заставляет жидкость выходить из кровеносных сосудов, что и ведет к асциту.
Нефропатия с потерей белка. Заболевание клубочков почек (системы фильтрации), при котором протеин может выделяться с мочой приводит к сильному снижению уровня альбумина в плазме крови. Это состояние может развиваться на фоне инфекций, иммунных, неопластических заболеваний и как идиопатическое.
Заболевания ЖКТ, которые препятствуют всасыванию альбуминов . Если альбумин не всасывается, следует ожидать падения его уровня в крови. Это бывает при некоторых болезнях, таких, как лимфома ЖКТ, воспалительные заболевания кишечника и расширение просвета лимфатических сосудов в кишечнике (лимфангиоэктазия).
Тяжелые заболевания печени могут провоцировать асцит при сниженном производстве альбумина, например, тяжелые гепатиты и циррозы.
Обструктивные причины. Закупорка кровеносных сосудов в брюшной полости может привести к асциту. Вследствие этой закупорки жидкость может проникать из вен или лимфатических сосудов в перитонеальную (брюшную) полость в зависимости от места их локализации.
Закупорка кровеносных сосудов, несущих кровь от печени к сердцу (обструкция печеночных вен) может вызвать хронический асцит. Это встречается при правожелудочковой сердечной недостаточности, когда сердце не в состоянии справиться с венозной кровью, которая возвращается от печени.
Правожелудочковая сердечная недостаточность. Асцит может возникнуть при начальной стадии болезни сердца, легких или заражении сердечным гельминтом (дирофиляриоз).
Абдоминальные образования. Опухоли, абсцессы или кисты органов брюшной полости могут стать причиной асцита. Они могут прорываться и провоцировать острый асцит. Более всего склонна к разрывам и кровотечениям гемангиосаркома. Другие образования могут оказывать давление или быть причиной закупорки кровеносных и лимфатических сосудов, что приводит к хроническим медленно развивающимся асцитам.
Травма. Кровотечение может быть следствием разрыва селезенки; разрыв желчного пузыря может провоцировать утечку желчи, желчный перитонит; травма мочеиспускательных путей (почки, мочеточники, мочевой пузырь, уретра) может вызывать утечку мочи, что приводит к скоплению мочи в брюшной полости.
Перитонит – это воспаление внутренней оболочки брюшной полости. При таком воспалении могут образовываться разные объемы жидкости очень специфичного характера. Инфекционный перитонит кошек (FIP) является самой частой причиной. Кроме того, перитонит может возникнуть при нарушениях ЖКТ (желудка, тонкого и толстого кишечника) или перфорации, которая требует немедленного хирургического вмешательства.
Асцит со скоплением крови может быть следствием кровотечения по причине разнообразных болезней (отравления, нарушения метаболизма, наследственность, раковых опухолей).
Заболевания лимфатической системы могут обусловливать скопление лимфы в брюшной полости. Часто встречается закупорка лимфатических сосудов вследствие опухолей, травм.
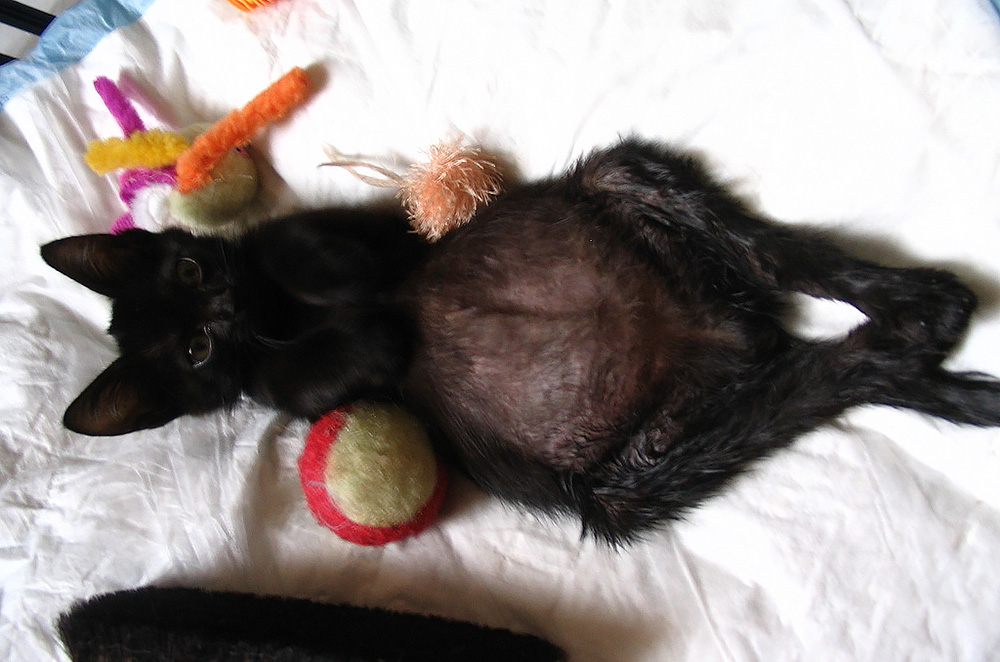
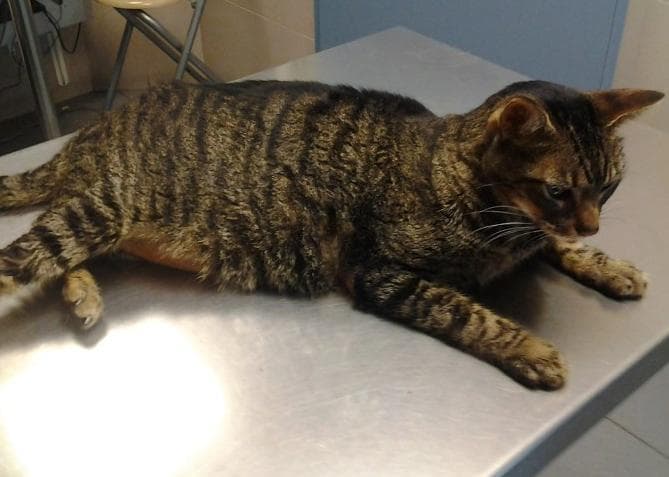
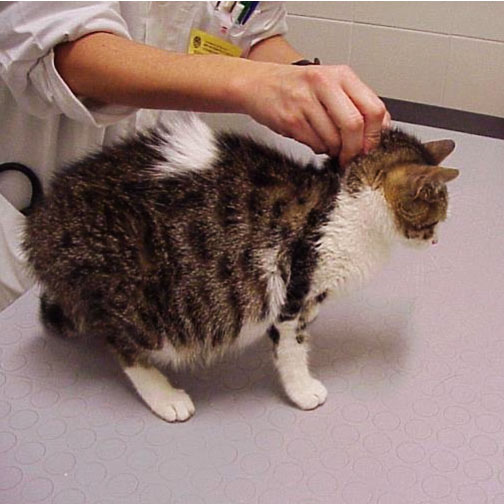
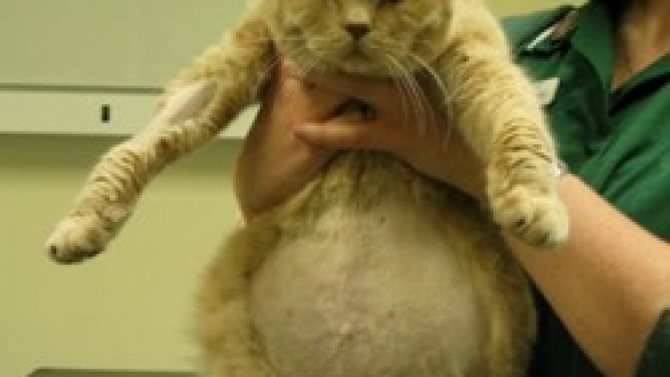
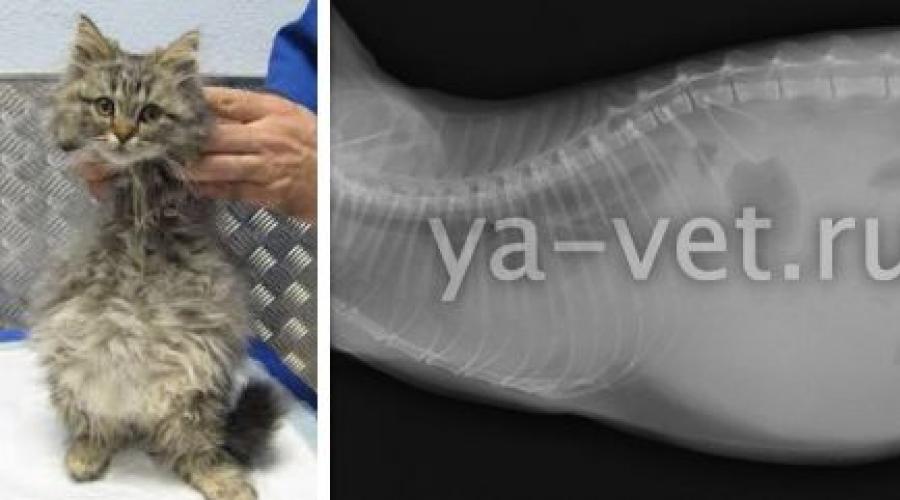
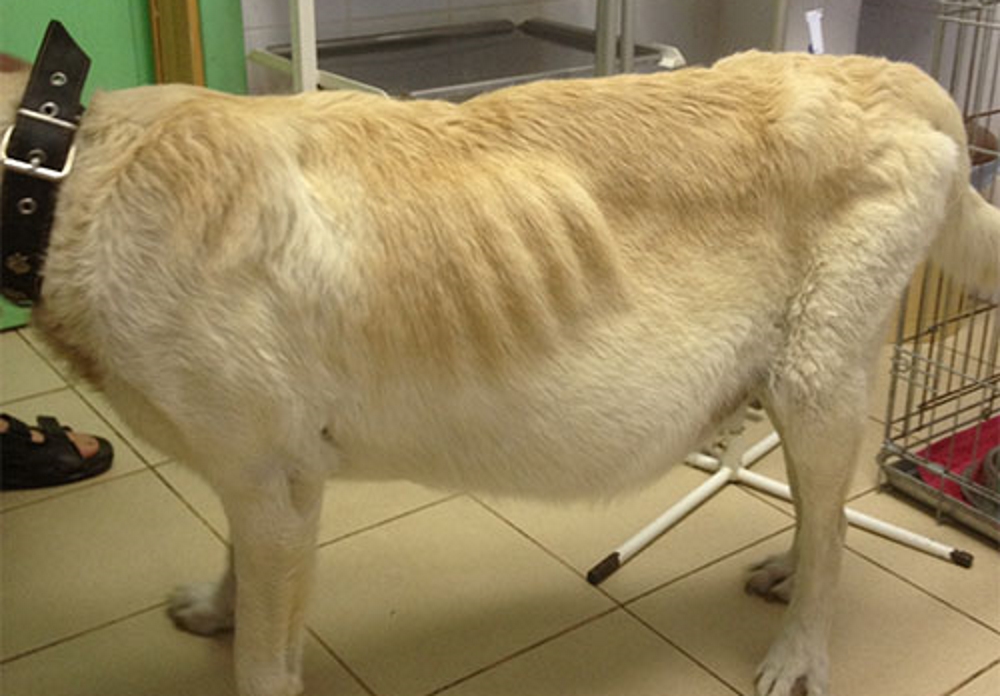
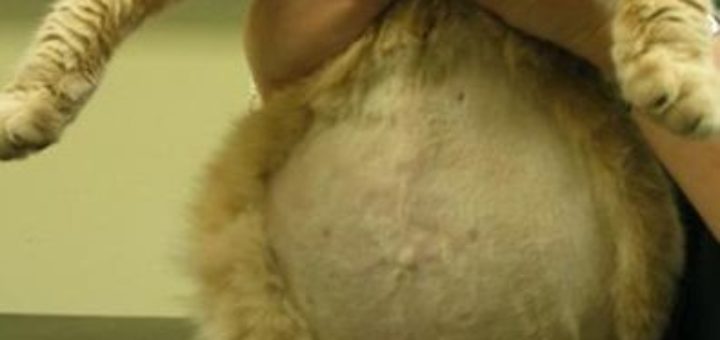
Причины вздутия живота у взрослых котов и кошек
Если у кота раздулись живот и бока, возможными причинами могут быть:
- нарушения микрофлоры кишечника;
- воспаления;
- отеки;
- внутренние кровотечения;
- опухоли;
- паразиты.
Вздутие живота у кошки ничего хорошего не сулит
Важно! Точный диагноз может поставить только врач, предварительно взяв анализы крови, мочи и кала. При необходимости проводится УЗИ
Скопления воздуха и газа
Аэрофагия — это заглатывание воздуха во время потребления пищи. Если питомец особенно жадно поглощает еду, внутрь попадает воздух, образуя внутри пузыри.
Другая распространенная причина — избыточное образование газов в кишечнике. Чаще всего оно связано с неправильным или несбалансированным питанием. Продукты, которые могут спровоцировать вздутие:
- жир и другие мясные отходы;
- хлеб;
- молоко;
- кисломолочные продукты;
- корма с повышенным содержанием сои;
- пшеница;
- кукуруза.
Первые три продукта запрещено давать котятам и взрослым кошкам. Большинство молочных продуктов вызывает метеоризм у котенка. Употребление остальных следует сократить в два раза. Скопление газов вызывает любая испорченная еда. В рамках нормы усиленное газообразование продолжается 1-2 ч. после приема пищи, а затем проходит.
Обратите внимание! Вздутие может быть признаком воспалительных заболевания ЖКТ, в частности, болезней кишечника. Если увеличение животика сопровождается такими симптомами, как рвота, диарея, отказ от еды, апатия и слабость, следует немедленно показать животное ветеринару
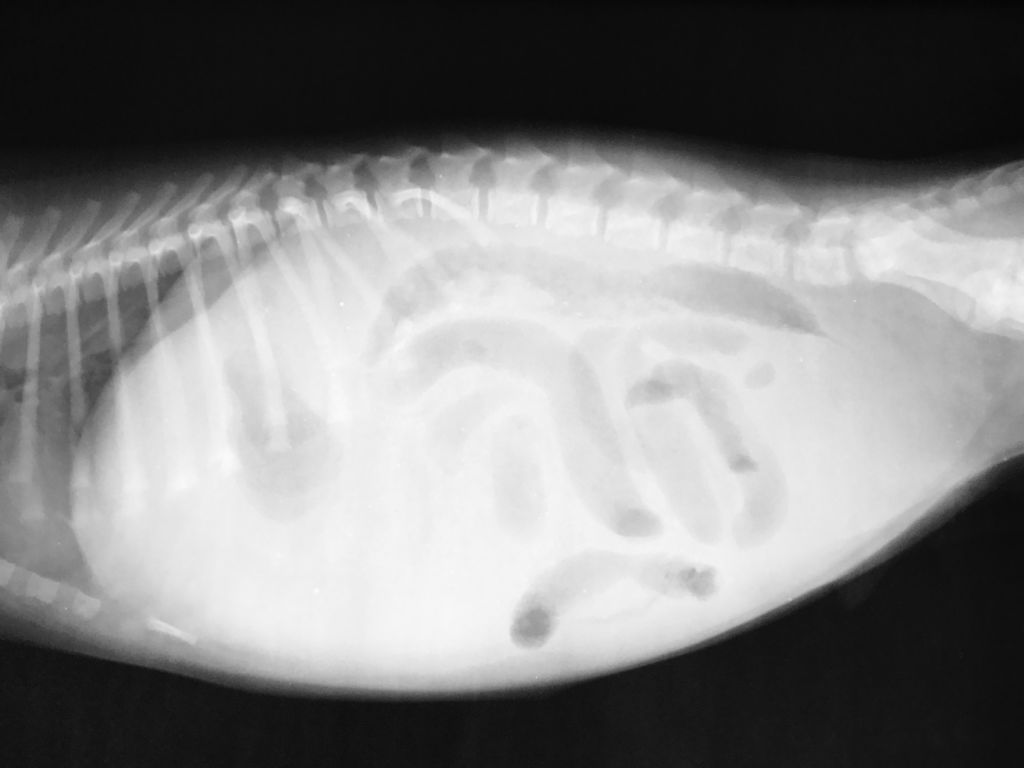
Жидкость в брюшной полости
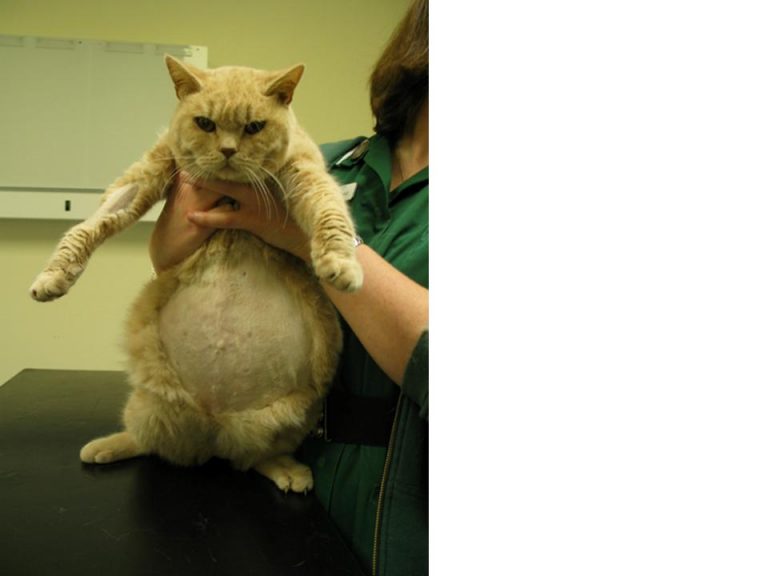
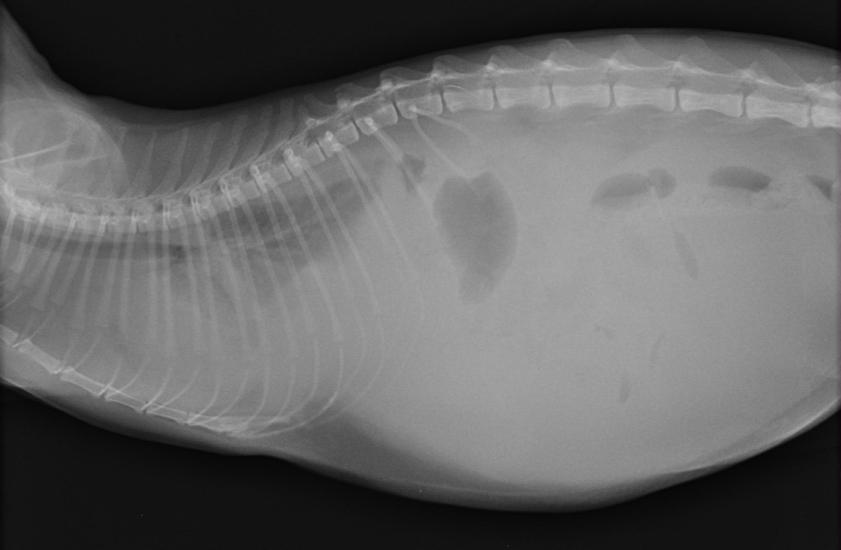
Если у кота раздулся живот, а его самочувствие стремительно ухудшается, проблема может заключаться в скоплении жидкости:
- мочи;
- крови (внутреннее кровотечение);
- гноя и экссудата.
Застой может быть спровоцирован травмой, сильной инфекцией или заболеванием органов в стадии обострения.
Избыточный вес
Сам по себе лишний вес не может спровоцировать вздутие живота у кошки. Причина — в нарушении работы органов ЖКТ. Часто обильное или вредное питание вызывает дисбаланс микрофлоры.
Как и у людей, он проявляется как тяжесть в животе, метеоризм, кишечник начинает урчать. Количество хороших бактерий, отвечающих за ферментацию и усвоение пищи, сокращается, а плохих, провоцирующих гнилостные процессы в кишечнике, увеличивается.
Само ожирение не является причиной раздутого живота
Увеличение какого-либо органа брюшной полости
При наличии воспалительного процесса ткани органов могут опухнуть в 2-3 раза. Живот питомца может вздуваться из-за воспаления или отека печени, селезенки, почек.
Гельминтоз
Твердый надутый живот — один из признаков гельминтоза (заражения глистами). В особенно запущенных случаях количество паразитов может исчисляться сотнями, а это дополнительный вес и объем в области живота. Профилактику инвазии медикаментозными средствами нужно проводить раз в сезон, особенно, если кот часто бывает на улице и контактирует с другими животными.
Важно! Котята, рожденные на улице, с первых дней жизни заражаются гельминтами. Из-за клубка паразитов у животного раздувается живот
Увеличение матки во время беременности
Вздутие живота у беременной кошки вызывает увеличение матки. В большинстве случаев изменение размера органа происходит в рамках нормы. Определить, соответствует ли размер матки сроку беременности животного, может ветеринар.
Опухоль
Злокачественные и доброкачественные опухоли частично смещают органы. Кроме того, опухоли снижают общий иммунитет организма. Диагностировать их может только специалист с помощью УЗИ и других методик.
К сведению! Состояние, когда животное может только лежать и спать, говорит о последних стадиях онкологии.
Перитонит
Другая причина, почему у кошки вздулся живот — перитонит. Это опасное воспаление в брюшной полости. Для него характерны гнойные и кровяные выделения, а также отток жидкости в живот. Область становится отекшей, воспаленной. Чаще всего кошка не может даже ходить, есть и пить.
Перитонит — частое явление среди пожилых и недавно родивших кошек. Во втором случае рекомендуется провести стерилизацию, чтобы предотвратить повторный перитонит. Запущенная болезнь приводит к необратимым воспалительным процессам, внутренним кровотечениям, сильным отекам, разрывам органов.
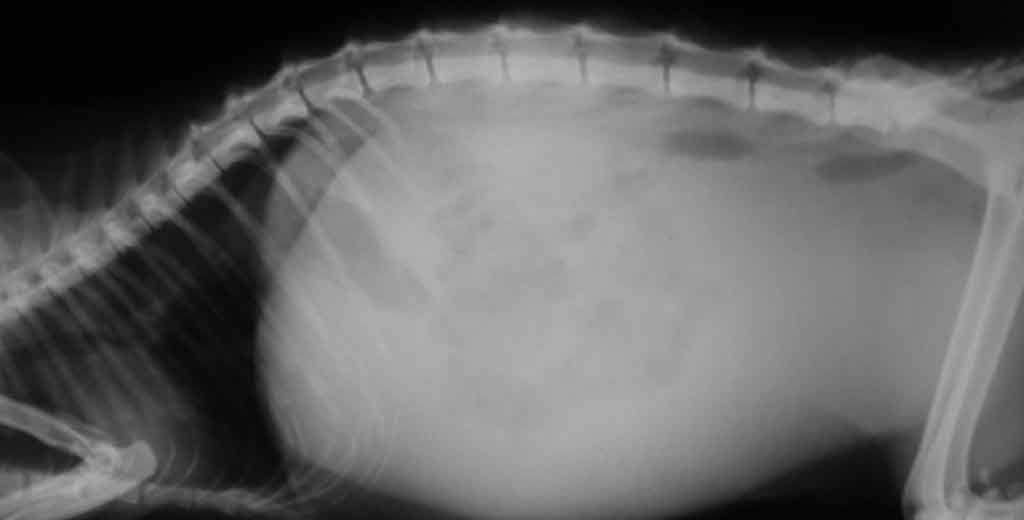
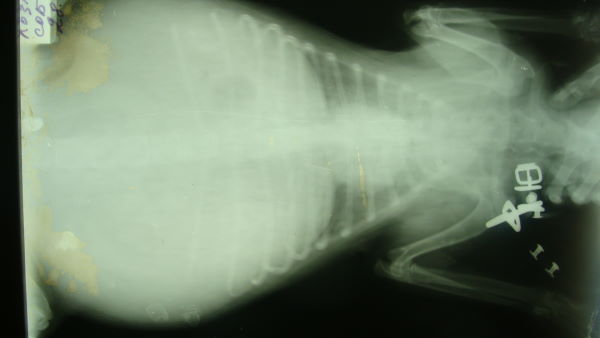
Асцит
Если у больного кота надулся живот, причиной может быть асцит. Это выделение и скопление жидкостей в брюшной полости. Асцит возникает, когда какая-либо болезнь переходит в неизлечимую стадию. Чаще всего набор жидкости возникает при болезнях органов ЖКТ и мочеполовой системы. Современная медицина еще не в состоянии лечить асциты. Чтобы облегчить состояние животного, орган, спровоцировавший асцит, удаляют.
Лечение асцита
Водянку лечат как сопутствующее отклонение. Основной акцент при терапии делается на борьбе с недугом, спровоцировавшим этот синдром.
При определении метода лечения принимают во внимание схему терапии основного заболевания
Особенности лечения в клинике:
- Абдоминоцентез. Оценка скорости накопления транссудата осуществляется с помощью УЗИ. При большом скоплении жидкости делается прокол.
- Мочегонные средства. Диуретики помогают вывести избыточную жидкость из организма.
- Кислородотерапия. При сильной одышке организм животного насыщают кислородом.
- Переливание крови. Задействуют при обильных кровотечениях и анемии.
- Коллоидные растворы. Внутривенные вливания практикуют при значительном снижении уровня белка в крови.
- Лечебная «антисолевая» диета. Помогает организму избавиться от лишней жидкости.
- Оперативное вмешательство. Применяется преимущественно при остром перитоните.
Поскольку у старых и у страдающих диабетом питомцев асцит возникает в течение нескольких часов, обращаться в клинику следует при появлении первых признаков.
Показания к процедуре
Лапароцентез бывает диагностическим и лечебным. К диагностическому парацентезу прибегают в следующих случаях:
- Вновь возникший асцит. Лапароцентез помогает разобраться в причине скопления жидкости в брюшной полости и установить точный диагноз.
- Подозрение на спонтанный или вторичный бактериальный перитонит — воспаление в брюшной полости, вызванное бактериями.
- Рефрактерный асцит — такой, который не поддается консервативному лечению с помощью мочегонных препаратов и ограничения соли, либо рецидивирует вскоре после завершения лечения.
Лечебный парацентез применяется в случаях, когда у пациента имеется выраженный асцит, который вызывает симптомы (значительное увеличение живота, боль, одышка, нарушение работы внутренних органов) и не поддается консервативной терапии.
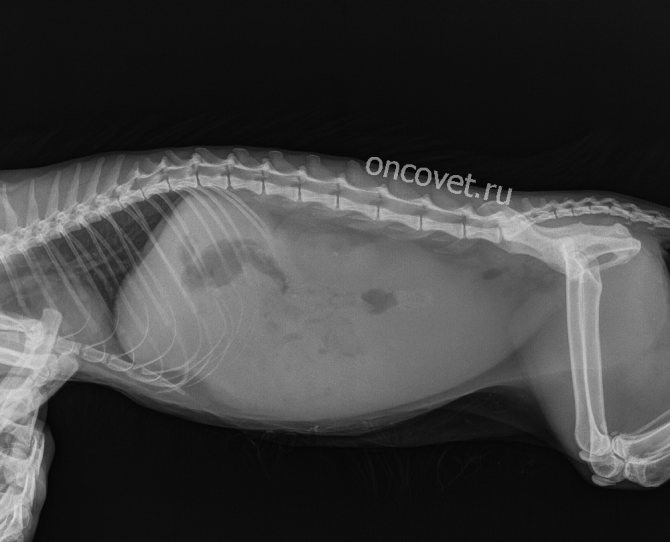
Лапароцентез у онкологических больных
Асцит — довольно распространенное осложнение у онкологических больных, особенно при поздних стадиях рака. Чаще всего это состояние встречается при злокачественных опухолях молочной железы, толстой кишки, желудка, яичников, поджелудочной железы, матки.
Механизмы развития асцита при онкопатологиях бывают разными:
- Поражение опухолевыми клетками брюшины — тонкой оболочки из соединительной ткани, которая выстилает стенки брюшной полости и покрывает поверхность внутренних органов.
- Опухолевые очаги, которые поражают лимфатические узлы и блокируют отток лимфы от брюшной полости.
- Поражение печени, в результате которого она перестает вырабатывать достаточное количество альбумина — белка, обеспечивающего онкотическое давление крови. В результате падения онкотического давления, жидкость устремляется в брюшную полость и другие полости тела.
- Повышение давления в воротной вене, по которой кровь оттекает от кишечника к печени.
Особенность асцита у онкологических больных в том, что его не удается устранить с помощью консервативных мер — мочегонных препаратов, ограничения потребления соли и жидкости. В данном случае эффективен только лапароцентез и перитонеальный дренаж. В некоторых случаях приходится прибегать к хирургическим вмешательствам, которые предотвращают дальнейшее скопление жидкости в брюшной полости.
В клинике Медицина 24/7 работают опытные врачи, которые специализируются на лечении асцита у онкологических больных. Наши специалисты проводят комплексное лечение, которое может включать лапароцентез, установку перитонеальных катетеров и порт-систем для оттока жидкости, интраперитонеальную химиотерапию, хирургические вмешательства любой степени сложности.